개요 (Overview)
미숙아망막병증(ROP)은 미숙아에서 미완성 망막혈관의 비정상적 증식으로 발생하는 질환입니다. 조기 발견과 적절한 치료 없이는 망막박리와 실명에 이를 수 있으며, 소아 실명의 주요 원인 중 하나입니다.
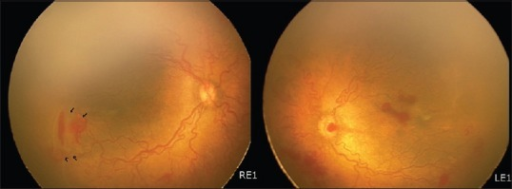
역학 (Epidemiology)
- 출생체중 <1250g 영아의 약 **60-70%**에서 일정 정도의 ROP 발생
- 치료가 필요한 중증 ROP: 약 5-10%
- 재태연령과 출생체중이 낮을수록 위험 증가
- 위험인자: 미숙, 저출생체중, 고농도 산소 투여, 패혈증, 빈혈/수혈, IVH
원인/병태생리 (Pathophysiology)
두 단계 이론
Phase 1 (혈관 성장 정지, 22-30주)
- 자궁 내에서 자궁 밖 환경으로 전환 → 상대적 고산소 환경
- VEGF/IGF-1 감소 → 정상 혈관 성장 정지 → 무혈관 망막(avascular retina)
Phase 2 (비정상 혈관 증식, 31-44주)
- 무혈관 망막의 대사 요구 증가 → 허혈 → VEGF 급상승
- 비정상적 신생혈관 증식 → 유리체 내 성장 → 섬유증식 → 견인망막박리
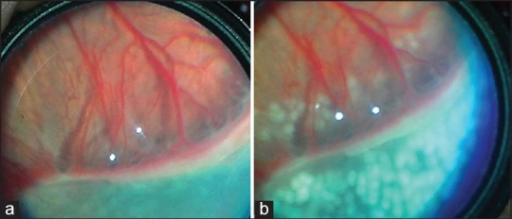
분류 및 증상/징후 (Classification & Signs)
ICROP3 분류 (International Classification of ROP, 3rd edition)
Zone (위치)
- Zone I: 시신경유두 중심, 반경 = 유두-중심와 거리의 2배 원
- Zone II: Zone I 외연 ~ nasal ora serrata
- Zone III: Zone II 외측 나머지 (temporal crescent)
Stage (단계)
| Stage | 소견 |
|---|---|
| 1 | Demarcation line (경계선) |
| 2 | Ridge (융기) |
| 3 | Ridge + extraretinal fibrovascular proliferation |
| 4a | Partial RD (fovea-sparing) |
| 4b | Partial RD (fovea-involving) |
| 5 | Total RD (funnel) |
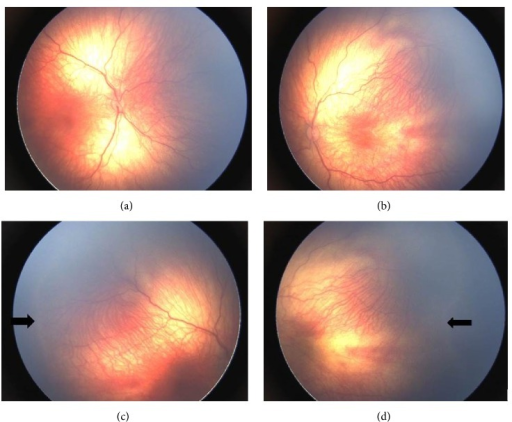
Plus disease: 후극부 혈관의 확장(dilatation) + 사행(tortuosity) — 활성 질환의 지표
A-ROP (Aggressive ROP): 후극부에 빠르게 진행하는 심한 형태 (과거 AP-ROP)
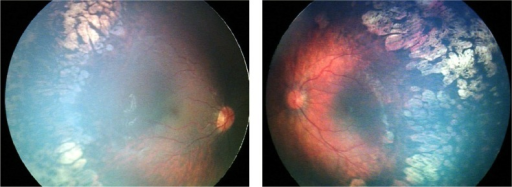
Type 1 vs Type 2 ROP (ETROP 기준) — 치료 결정
Type 1 (치료 적응증 — 72시간 내):
- Zone I, any stage + plus disease
- Zone I, stage 3 (plus 없어도)
- Zone II, stage 2-3 + plus disease
Type 2 (관찰):
- Zone I, stage 1-2 without plus
- Zone II, stage 3 without plus
→ Type 2에서 Type 1으로 진행 시 즉시 치료
진단 (Diagnosis)
- 간접검안경 검사: 산동 후 scleral depression 하에 시행 (표준)
- RetCam (wide-field imaging): 기록/원격 판독에 유용
- OCT (handheld): 황반 구조 평가, 미세 망막박리 확인
선별검사 기준 (국내)
- 재태연령 ≤32주 또는 출생체중 ≤1500g
- 첫 검사: 생후 4-6주 또는 교정연령 31-33주 중 늦은 시점
감별진단 (Differential Diagnosis)
- FEVR: 정상 출생체중, 가족력, FZD4/LRP5/NDP 유전자 변이
- Coats disease: 편측, 남아, telangiectasia + 지질 삼출
- Persistent fetal vasculature: 편측, 소안구, 수정체후 섬유막
- Norrie disease: X연관, 양안, 청력소실, 지적장애 동반
치료 (Treatment)
레이저광응고 (Laser photocoagulation)
- 무혈관 망막 전체에 confluent laser 시행
- Type 1 ROP의 표준 치료
- 72시간 내 시행 권고
Anti-VEGF 유리체내주사
- Bevacizumab 0.625mg/0.025mL 또는 Ranibizumab 0.2mg
- Zone I ROP에서 특히 유용 (레이저 접근 어려운 후극부)
- 장점: 정상 혈관화 허용, 시야 보존
- 단점: 늦은 재발(8-16주), 전신 VEGF 억제 우려, 장기 안전성 데이터 부족
수술
- Stage 4a: Scleral buckle 또는 lens-sparing PPV
- Stage 4b-5: PPV (해부학적 성공률 Stage 5에서 낮음)
Anti-VEGF 사용 후 늦은 재발이 레이저보다 흔합니다. 주사 후 최소 60-65주(교정연령)까지 면밀한 추적이 필수입니다. 부모 교육이 중요합니다.
예후/경과 (Prognosis)
- 대부분(90%)의 ROP는 자연 퇴행
- 적절한 치료 시 Type 1 ROP의 90% 이상에서 유리한 구조적 결과
- Stage 5: 수술 후 해부학적 성공률 25-40%, 시력 예후 불량
- 장기 합병증: 근시(고도근시 가능), 사시, 약시, 만기 망막박리
시험 포인트 / Board Points
주요 시험 출제 포인트
- Zone 분류: Zone I이 가장 심각. Zone I = 유두 중심, 반경 = 유두-중심와 × 2
- Type 1 vs Type 2: Type 1 = 치료 적응증 (ETROP)
- Plus disease: 후극부 혈관 확장 + 사행 — 활성도 지표
- A-ROP: 빠르게 진행하는 aggressive form — 즉시 치료
- 치료: 레이저 (무혈관 망막) 또는 anti-VEGF
- BEAT-ROP: Zone I에서 bevacizumab이 레이저보다 재발률 낮음
- 선별검사 시기: 생후 4-6주 또는 교정연령 31-33주
Controversies / Recent Updates
- Anti-VEGF vs Laser: Zone I에서 anti-VEGF 선호 경향이나 장기 안전성 데이터 부족
- 최적 anti-VEGF 용량: 전신 VEGF 억제 최소화를 위한 저용량 연구
- AI screening: ROP 선별에 AI 영상 분석 도입 (i-ROP DL system)
- ICROP3: 분류 체계 업데이트 (A-ROP, notch 등 추가)
- Telemedicine: RetCam 원격 판독으로 NICU 없는 지역 접근성 향상
- 재태연령 ≤30주 또는 출생체중 ≤1500g: 선별검사 대상
- 첫 검사: 생후 4-6주 (또는 교정연령 31주)
- Type 1 ROP: 72시간 내 치료 (레이저 또는 anti-VEGF)
- Type 2 ROP: 면밀 관찰 (q1-2w)
- Anti-VEGF 사용 시 장기 추적 필수
참고문헌 (References)
- Early Treatment for Retinopathy of Prematurity Cooperative Group. Revised indications for the treatment of retinopathy of prematurity (ETROP). Arch Ophthalmol. 2003;121(12):1684-1694.
- Mintz-Hittner HA, Kennedy KA, Chuang AZ. Efficacy of intravitreal bevacizumab for stage 3+ retinopathy of prematurity (BEAT-ROP). N Engl J Med. 2011;364:603-615.
- Stahl A, Lepore D, et al. Ranibizumab versus laser therapy for the treatment of very low birthweight infants with ROP (RAINBOW). Lancet. 2019;394(10208):1551-1559.
- Chiang MF, Quinn GE, et al. International Classification of Retinopathy of Prematurity, Third Edition (ICROP3). Ophthalmology. 2021;128(10):e51-e68.