개요 (Overview)
당뇨망막병증(Diabetic Retinopathy, DR)은 당뇨병의 가장 흔한 미세혈관 합병증으로, 전 세계 실명 원인 중 상위를 차지합니다. 만성 고혈당에 의한 망막 미세혈관 손상이 핵심 병태생리이며, 비증식당뇨망막병증(NPDR)에서 증식당뇨망막병증(PDR)으로 진행합니다.
당뇨황반부종(DME)은 DR의 어느 단계에서든 발생할 수 있으며, 시력저하의 가장 흔한 원인입니다.
역학 (Epidemiology)
- 당뇨병 환자의 약 **30-40%**에서 DR 발생
- 제1형 당뇨: 20년 후 거의 100%에서 발생
- 제2형 당뇨: 20년 후 약 60%에서 발생
- DME: DR 환자의 약 6-10%
- 위험인자: 당뇨 유병기간, 혈당 조절 불량(HbA1c↑), 고혈압, 이상지질혈증, 임신, 신장병증
당뇨 유병기간이 DR 발생의 가장 강력한 위험인자입니다. HbA1c 1% 감소 시 DR 진행 위험이 약 35-40% 감소합니다 (DCCT/UKPDS).
원인/병태생리 (Pathophysiology)
만성 고혈당 → 다양한 생화학적 경로 활성화:
- Polyol pathway (소르비톨 축적)
- AGE (Advanced Glycation End-products) 형성
- PKC (Protein Kinase C) 활성화
- Hexosamine pathway
이들 경로의 공통 결과:
- 주피세포(pericyte) 소실 → 모세혈관 자가조절 상실
- 기저막 비후 → 혈관벽 약화
- 혈액-망막 장벽(BRB) 파괴 → 혈관투과성 증가 → 부종/삼출물
- 모세혈관 폐쇄 → 망막 허혈 → VEGF 상향조절 → 신생혈관
DR의 핵심 병태생리 두 가지: (1) 혈관투과성 증가 → DME, (2) 모세혈관 폐쇄/허혈 → 신생혈관(PDR). 이 두 과정은 독립적으로 진행할 수 있습니다.
분류 및 증상/징후 (Classification & Signs)
NPDR (비증식당뇨망막병증)
진단: 당뇨 환자에서 안저검사상 미세동맥류(microaneurysm), 망막내출혈, 경성삼출물, 면화반, 정맥 이상 등의 미세혈관 변화가 관찰되나, 신생혈관은 없는 상태입니다. 가장 초기 소견은 미세동맥류이며, 중증도에 따라 PDR 진행 위험이 달라집니다.
| 단계 | 안저 소견 |
|---|---|
| 경증 (Mild) | 미세동맥류(microaneurysm)만 존재 |
| 중등도 (Moderate) | 미세동맥류 + 점상출혈, 경성삼출물, 면화반 (cotton-wool spot) |
| 중증 (Severe) | 4-2-1 rule 중 하나 이상 충족 |
| 매우중증 (Very severe) | 4-2-1 rule 중 2개 이상 충족 |
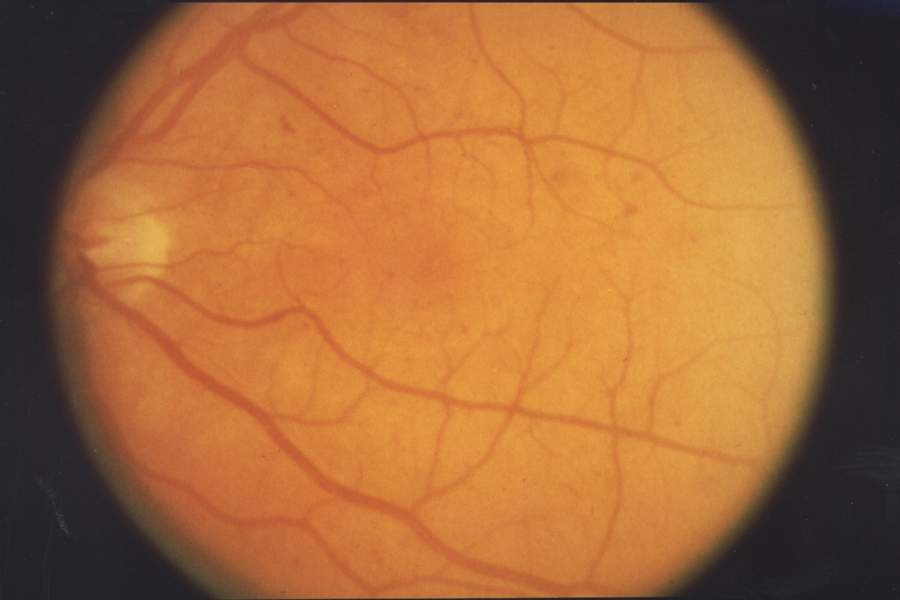
4-2-1 Rule (Severe NPDR 진단 기준)
- 4: 4개 사분면 모두에서 중등도 이상의 망막내출혈 (≥20개/사분면)
- 2: 2개 이상 사분면에서 정맥 염주 (venous beading)
- 1: 1개 이상 사분면에서 IRMA (intraretinal microvascular abnormality)
하나만 충족하면 severe NPDR, 둘 이상이면 very severe NPDR입니다. Severe NPDR → 1년 내 PDR 진행률 약 50-75%
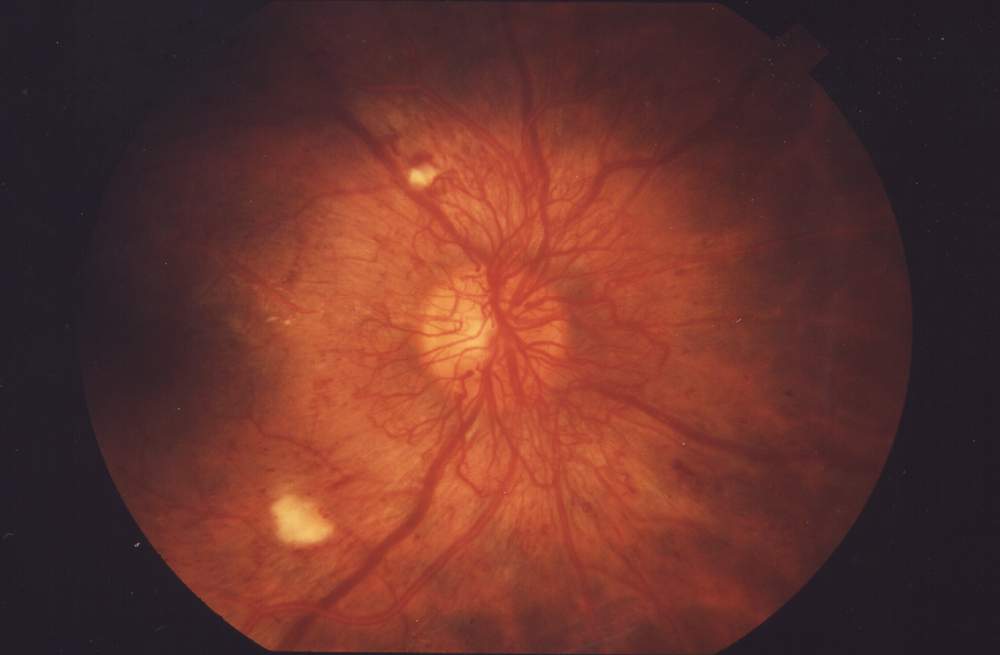
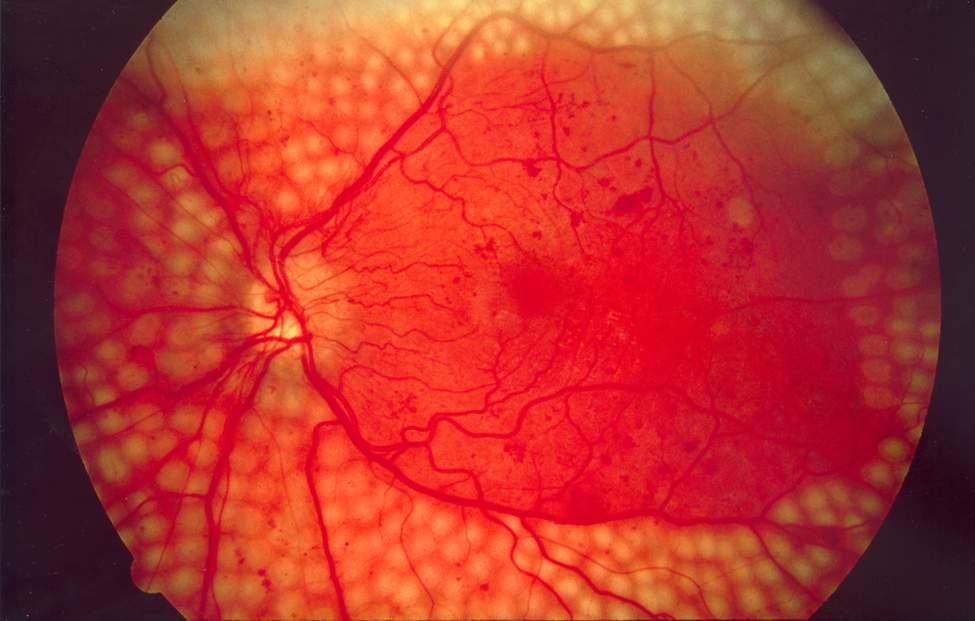
PDR (증식당뇨망막병증)
진단: 안저검사 또는 FAG에서 **신생혈관(neovascularization)**이 확인되면 PDR로 진단합니다. 망막 허혈에 의한 VEGF 상승이 원인이며, NPDR 단계에서는 보이지 않던 비정상적 새 혈관이 망막 표면/시신경유두/홍채에 발생하는 것이 핵심 소견입니다.
- NVD (disc neovascularization): 시신경유두 위/근처 신생혈관
- NVE (elsewhere neovascularization): 그 외 위치의 신생혈관
- NVI (iris neovascularization): 홍채 신생혈관 → NVG(신생혈관녹내장) 위험
- 합병증: 유리체출혈(VH), 견인망막박리(TRD), 신생혈관녹내장(NVG)
High-risk characteristics (DRS) — PRP 적응증:
- NVD ≥ 1/3 disc area
- NVD(any size) + 유리체/망막앞출혈
- NVE ≥ 1/2 disc area + 유리체/망막앞출혈
DME (당뇨황반부종)
진단: OCT에서 황반부 망막 두께 증가(중심와 두께, CST 증가) 또는 안저검사에서 황반부 부종/경성삼출물이 확인될 때 진단합니다. NPDR/PDR 어느 단계에서든 동반 가능하며, 당뇨망막병증에서 시력저하의 가장 흔한 원인입니다.
- Center-involving DME (CI-DME): 중심와(fovea) 침범 — 시력에 직접 영향, anti-VEGF 치료 대상
- Non-center-involving DME: 중심와 비침범 — 관찰 또는 국소 레이저 고려
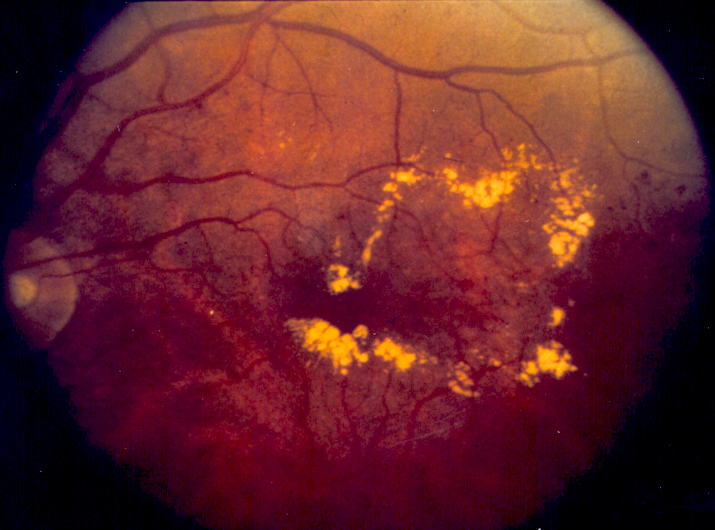
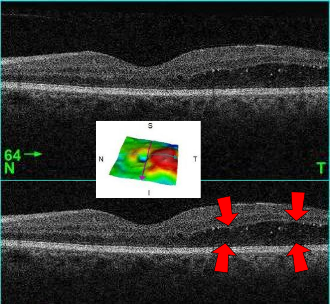
CI-DME는 시력 예후에 결정적이므로, OCT에서 **중심와 두께(CST)**를 반드시 확인하세요. CST > 300μm이면 일반적으로 치료 대상입니다.
진단 (Diagnosis)
필수 검사
- 시력검사 (VA): BCVA 기록
- 산동 안저검사: 양안 모두 시행
- OCT: DME 평가의 gold standard. CST, 망막내/하액 평가
- 안압 측정: NVG 감별
추가 검사
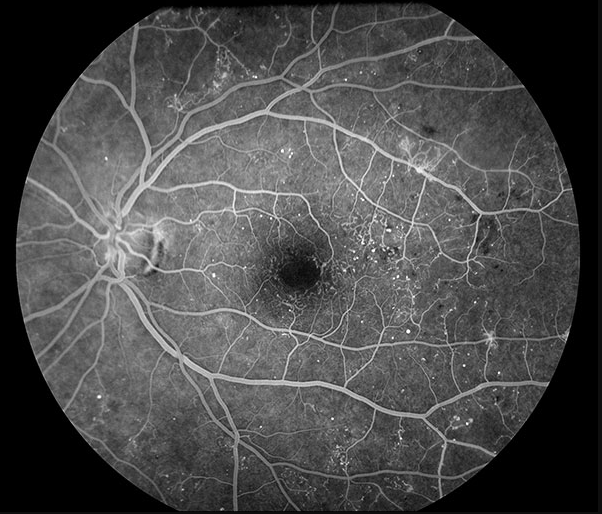
- FAG (Fluorescein Angiography): 비관류 영역, 미세동맥류 누출, 신생혈관 확인
- OCTA: 비침습적으로 비관류 영역, 신생혈관 평가
- B-scan US: 유리체출혈로 안저 관찰 불가 시 TRD 배제
OCTA는 FAG를 대체하는 것이 아니라 보완합니다. OCTA는 비침습적이고 반복 가능하지만, 주변부 평가와 누출(leakage) 평가에는 FAG가 여전히 필수입니다.
감별진단 (Differential Diagnosis)
고혈압망막병증 (Hypertensive Retinopathy)과의 감별
- 핵심 차이: 고혈압망막병증은 화염상 출혈이 후극부 중심으로 나타나며, 미세동맥류가 드묾
- 감별 포인트: DR은 미세동맥류가 초기부터 특징적이고, 출혈이 전 사분면에 점상/반상으로 분포. 고혈압망막병증은 동정맥 교차압흔(AV nicking)이 특징적
- 양안성: 둘 다 양안 대칭적이므로 혈압/혈당 병력 확인이 중요
망막정맥폐쇄 (RVO)와의 감별
- 핵심 차이: RVO는 사분면 또는 반구 분포의 편측 출혈이 특징적 (BRVO → 한 사분면, CRVO → 전 사분면)
- 감별 포인트: DR은 양안 대칭적이고 미세동맥류가 산재하는 반면, RVO는 보통 한쪽 눈에 갑자기 발생하며 정맥 확장이 두드러짐
- 주의: 당뇨 환자에서 RVO가 동반될 수 있으므로 비대칭적 소견 시 RVO 의심
방사선 망막병증 (Radiation Retinopathy)과의 감별
- 핵심 차이: 두부/안와 방사선 치료 병력이 있으며, DR과 매우 유사한 소견
- 감별 포인트: 방사선 조사 1-5년 후 발생, 조사 영역에 국한된 비관류가 특징. 당뇨 병력이 없는데 DR-like 소견이 보이면 반드시 방사선 치료력 확인
안허혈증후군 (Ocular Ischemic Syndrome)과의 감별
- 핵심 차이: 경동맥 협착에 의한 안구 관류 저하로 DR과 유사한 소견
- 감별 포인트: 편측이 많고, 안압이 낮을 수 있으며, 확장된 정맥이 특징. 점상출혈이 중간주변부에 많고 미세동맥류는 적음. 경동맥 초음파/MRA 시행
| 비교 항목 | DR | 고혈압망막병증 | RVO | 안허혈증후군 |
|---|---|---|---|---|
| 출혈 패턴 | 점상/반상, 전 사분면 | 화염상, 후극부 | 사분면/반구 | 중간주변부 |
| 미세동맥류 | 초기부터 다수 | 드묾 | 가능 | 적음 |
| 양안성 | 양안 대칭 | 양안 대칭 | 편측 | 편측이 많음 |
| 핵심 병력 | 당뇨 | 고혈압 | 혈관 위험인자 | 경동맥 협착 |
치료 (Treatment)
내과적 관리 (가장 중요!)
- 혈당 조절: HbA1c < 7% 목표 (DCCT/UKPDS)
- 혈압 조절: 130/80 mmHg 미만
- 지질 조절: 페노피브레이트 고려 (FIELD/ACCORD Eye)
장기간 혈당 조절 불량 환자에서 갑작스런 엄격한 혈당 조절은 early worsening을 유발할 수 있습니다. 특히 severe NPDR 이상에서는 점진적 조절이 필요합니다.
DME 치료
1차 치료: Anti-VEGF 유리체내주사 (CI-DME + VA 저하 시)
- Aflibercept (Eylea): 2mg/8mg
- Ranibizumab (Lucentis): 0.3mg
- Bevacizumab (Avastin): 1.25mg (off-label)
- Faricimab (Vabysmo): VEGF-A + Ang-2 이중 억제
Anti-VEGF 주사제 비교
| 약물 | 용량 | 경로 | 빈도 | 비고 |
|---|---|---|---|---|
| Aflibercept (Eylea) | 2mg (8mg HD) | 유리체내 | q4w → T&E | Protocol T에서 VA < 20/50 시 우월 |
| Ranibizumab (Lucentis) | 0.3mg | 유리체내 | q4w → PRN/T&E | FDA 승인 용량 0.3mg |
| Bevacizumab (Avastin) | 1.25mg | 유리체내 | q4w → PRN/T&E | Off-label, 비용효과적 |
| Faricimab (Vabysmo) | 6mg | 유리체내 | q4w×4 → q8-16w | 이중 억제, 주사 간격 연장 |
PDR 치료
PRP (Panretinal Photocoagulation)
- High-risk PDR의 표준 치료
- 1200-1600 spots, 500μm size, 주변부 망막에 시행
- 신생혈관 퇴행 유도
Anti-VEGF
- PRP 보조 또는 대안으로 사용 증가
- CLARITY/PROTEUS 연구 근거
- 단독 사용 시 지속적 추적 필수
유리체절제술 (PPV)
- 적응증: 비흡수성 유리체출혈 (1-3개월), 견인망막박리(TRD), combined TRD+RRD
- 시기: VH가 3개월 이상 지속 시, 또는 TRD가 중심와를 위협하면 조기 수술
- 제1형 당뇨 + dense VH: 조기 수술 고려 (DRVS 근거)
- 핵심 팁: 후유리체박리 유도 시 견인 최소화, active bleeding 시 안압 일시 상승 활용
- 합병증: 의인성 열공, 재출혈, NVG 진행, 백내장 촉진
예후/경과 (Prognosis)
- 적절한 혈당/혈압 관리 시 DR 진행 위험 상당히 감소
- Anti-VEGF 치료 시 CI-DME의 약 40-50%에서 3줄 이상 시력 호전
- PDR에서 PRP 시 심한 시력 상실 위험 50% 이상 감소
- Severe NPDR 이상은 치료 없이 1년 내 높은 진행률
시험 포인트 / Board Points
실제 전문의 시험 출제 분석 (2018–2022, 12문항)
-
4-2-1 Rule / Severe NPDR 분류 ⭐⭐⭐ (2020, 2021 출제)
- 4개 사분면 출혈, 2개 사분면 venous beading, 1개 사분면 IRMA → 1개 이상 충족 시 Severe NPDR
- 함정: "1개 사분면 출혈 + 2개 사분면 IRMA"는 Severe가 아님 — 각 기준의 사분면 수 정확히 암기
-
PRP 적응증 ⭐⭐⭐ (2018, 2019, 2022 — 최다 출제)
- High-risk PDR: NVD ≥ 1/3 DD, 또는 NVD/NVE + vitreous/preretinal hemorrhage
- NVD 단독이 심한 시력 상실의 가장 중요한 단일 위험인자 (2019 출제)
- Severe NPDR without DME → PRP 없이 면밀 관찰 가능 (2020 출제)
-
PRP 후 합병증 — 폐쇄각 ⭐⭐ (2018, 2020 출제)
- PRP 후 맥락막 삼출/부종 → 수정체-홍채 전방 이동 → 이차 폐쇄각 녹내장
- 치료: 조절마비제 + 스테로이드 (축동제 금기!)
- 함정: PRP 후 안압 상승을 단순 개방각 녹내장으로 오인하지 말 것
-
Anti-VEGF for DME / Protocol T ⭐⭐ (2021, 2022 출제)
- VA 20/50 미만 DME: aflibercept가 1년째 bevacizumab/ranibizumab보다 우월
- VA 20/40 이상 DME: 세 약제 차이 없음 → 2년째는 전체적으로 유사
- CI-DME (center-involving)만 anti-VEGF 1차 — non-CI DME는 관찰 가능
-
유리체절제술 적응증 ⭐⭐ (2021, 2022 출제)
- 비흡수성 유리체출혈 (3개월), 견인 황반박리, 견인-열공 복합 박리
- 제1형 당뇨에서는 조기 수술 고려 (DRVS)
-
NVG (신생혈관녹내장) 관리 ⭐ (2018 출제)
- PAS > 180° → 섬유주절제술 등 여과수술 적응증
- Anti-VEGF 선주사 + PRP → 안압 조절 안 되면 수술
- PAS가 광범위하면 약물/레이저만으로 안압 조절 어려움
-
Landmark Studies 요약 (간접 출제 빈번)
- DRS: PRP → 심한 시력 상실 50%↓
- ETDRS: focal/grid laser for DME, mild-moderate NPDR에서 PRP 불필요
- Protocol S: Anti-VEGF가 PRP에 비열등, 시야 보존 우수
- DCCT/UKPDS: 철저한 혈당 조절 → DR 진행 위험 감소
Controversies / Recent Updates
- Anti-VEGF vs PRP for PDR: Protocol S에서 anti-VEGF가 PRP에 비열등, 시야 보존 우수. 그러나 추적 탈락 시 위험
- High-dose aflibercept (8mg): PHOTON 연구에서 주사 간격 연장 가능성 입증
- Faricimab: YOSEMITE/RHINE에서 16주까지 간격 연장 가능
- Neurodegeneration: 혈관 변화 이전에 신경 퇴행이 먼저 발생한다는 evidence 증가
- AI screening: FDA 승인된 AI 시스템(IDx-DR)으로 DR 선별검사 자동화 가능
- 제2형 당뇨 진단 시 즉시 산동 안저검사
- 제1형 당뇨 진단 5년 후부터 안저검사
- 이상 없으면 매 1-2년 추적
- NPDR 존재 시 매 6-12개월 (중증도에 따라)
- CI-DME + VA 저하: Anti-VEGF 1차 치료
참고문헌 (References)
- Early Treatment Diabetic Retinopathy Study Research Group. Photocoagulation for diabetic macular edema: ETDRS Report No. 1. Arch Ophthalmol. 1985;103(12):1796-1806.
- Diabetic Retinopathy Study Research Group. Photocoagulation treatment of proliferative diabetic retinopathy: DRS Report No. 8. Ophthalmology. 1981;88(7):583-600.
- The Diabetes Control and Complications Trial Research Group. The effect of intensive treatment of diabetes on the development and progression of long-term complications. N Engl J Med. 1993;329:977-986.
- Wells JA, Glassman AR, et al. Aflibercept, Bevacizumab, or Ranibizumab for Diabetic Macular Edema (Protocol T). N Engl J Med. 2015;372:1193-1203.
- Gross JG, Glassman AR, et al. Panretinal Photocoagulation vs Intravitreous Ranibizumab for Proliferative Diabetic Retinopathy (Protocol S). JAMA. 2015;314(20):2137-2146.
- American Academy of Ophthalmology. Diabetic Retinopathy Preferred Practice Pattern. AAO PPP, 2024.