개요 (Overview)
아칸트아메바각막염(Acanthamoeba Keratitis, AK)은 자유생활 아메바인 Acanthamoeba에 의한 각막 감염으로, 극심한 통증과 치료의 어려움이 특징입니다. 콘택트렌즈 착용자에서 가장 흔하게 발생하며, 특히 수돗물이나 오염된 물에 렌즈가 노출될 때 위험합니다.
조기 진단이 예후에 결정적이나, 초기에 HSV 각막염이나 세균각막염으로 오진되는 경우가 많아 진단 지연이 흔합니다.
역학 (Epidemiology)
- 발생률: 콘택트렌즈 착용자에서 연간 약 1-33/백만 명 (지역별 차이)
- 85-90%가 콘택트렌즈 착용자
- 위험인자:
- 콘택트렌즈 + 수돗물 세척/보관
- 콘택트렌즈 착용 중 수영/온천
- 오염된 물 노출 (외상 후)
- Acanthamoeba는 토양, 수돗물, 수영장 등 환경에 광범위하게 존재
아칸트아메바는 **영양체(trophozoite)**와 낭포(cyst) 두 가지 형태를 가집니다. 낭포 형태는 환경 저항성이 매우 강하여 콘택트렌즈 소독액, 염소 소독에도 생존할 수 있어 치료가 어렵습니다.
원인/병태생리 (Pathophysiology)
- 오염된 물 → 콘택트렌즈에 Acanthamoeba 낭포 부착
- 렌즈 착용으로 각막 미세손상 → 영양체 침투
- 각막신경 친화성(neurotropism) → 극심한 통증, 방사신경염
- 실질 내 진행 → 고리형 침윤 (면역 반응)
- 낭포 형태로 전환 시 약물 저항성 → 장기 치료 필요
Acanthamoeba의 **신경친화성(neurotropism)**이 "소견에 비해 극심한 통증"의 원인입니다. 초기에 각막 소견이 미미해도 통증이 극심하면 AK를 반드시 의심하세요.
분류 및 증상/징후 (Classification & Signs)
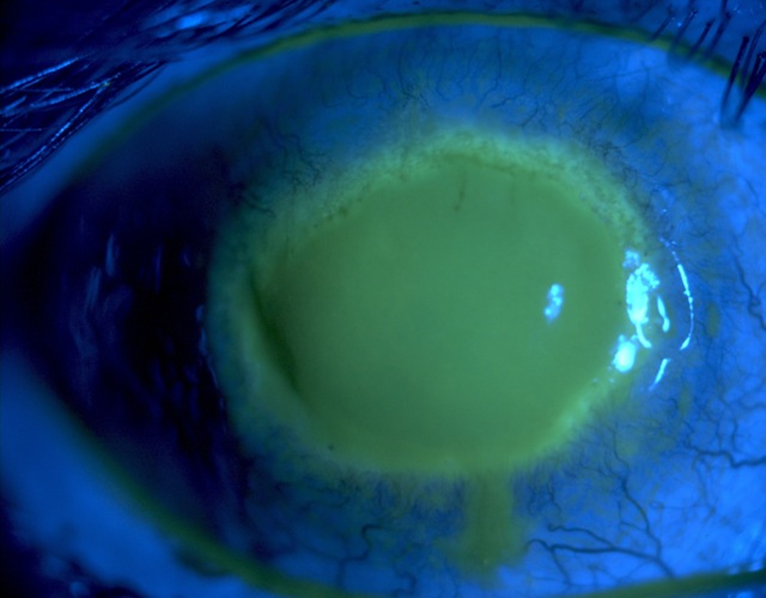
초기 (Early Stage)
- 거짓수지상각막병증(pseudodendrite): HSV와 혼동 가능 (but 말단 bulb 없음)
- 점상 상피각막병증(punctate epithelial keratopathy)
- 극심한 통증 (소견 대비)
- 방사신경염(radial keratoneuritis): 각막 신경을 따른 방사상 침윤 — 매우 특징적
진행기 (Advanced Stage)
- 고리형 각막침윤(ring infiltrate): 면역 반응에 의한 고리 모양 침윤
- 각막실질 침윤/농양
- 전방반응, 전방축농
- 공막 침범(sclerakeratitis): 예후 불량 징후
AK의 단계별 특징적 소견
- 초기: Pseudodendrite (HSV와 혼동!), 방사신경염(radial keratoneuritis) — 가장 특징적 초기 소견
- 진행기: Ring infiltrate — 가장 특징적 후기 소견
- AK의 pseudodendrite vs HSV의 dendrite: AK는 말단 bulb 없음, 더 불규칙적
진단 (Diagnosis)
각막찰과 및 특수 배양
- Non-nutrient agar + E. coli overlay: AK 진단의 gold standard 배양법
- Calcofluor white 염색: 낭포 관찰 (UV 형광)
- Giemsa 염색: 영양체/낭포 관찰
공초점현미경 (IVCM)
- 비침습적 실시간 진단: 각막 내 낭포(cyst)를 고해상도로 관찰
- 민감도 80-100%, 특이도 84-100%
- 치료 반응 모니터링에도 유용
PCR
- 민감도 높음, 배양 음성 시 유용
- 정량 PCR로 치료 반응 모니터링 가능
IVCM은 AK 진단에 매우 유용합니다. 10-20μm 크기의 둥근 고휘도 낭포(double-walled cyst)가 특징적 소견입니다. 배양보다 빠르고 비침습적이어서 의심 시 조기에 시행하세요.
감별진단 (Differential Diagnosis)
단순포진각막염(HSV)과의 감별
- 핵심 차이: HSV는 전형적 수지상 궤양(말단 bulb 있음), 각막감각 저하
- 주의: 초기 AK가 HSV로 오진되어 항바이러스제 치료 후 무반응으로 뒤늦게 진단되는 경우가 흔함
세균각막염과의 감별
- 핵심 차이: 세균은 급속 진행, 화농성, 통증이 소견에 비례
- AK는 소견 대비 극심한 통증이 특징
치료 (Treatment)
이중 항아메바 치료 (Dual Therapy)
- Biguanide: PHMB(polyhexamethylene biguanide) 0.02% 또는 Chlorhexidine 0.02%
- Diamidine: Propamidine 0.1% (Brolene) 또는 Hexamidine 0.1%
- 두 가지 병용이 표준 — 영양체 + 낭포 모두 표적
치료 스케줄
- 초기: q1h 교대 (24시간), 극심한 통증 → 경구 진통제
- 호전 시: q2h → q4h → qid
- 치료 기간: 최소 3-6개월 (재발 방지 위해 충분히)
보조 치료
- 조절마비제: cyclopentolate 1% tid
- 스테로이드: 논란 — 초기 금기, 고리형 침윤의 면역반응 조절 목적으로 일부에서 사용
- 경구 진통제 (NSAID, opioid)
AK에서 스테로이드 사용은 매우 논란적입니다. 면역 억제로 아메바 증식을 촉진할 수 있으므로, 사용하더라도 충분한 항아메바 치료 하에 매우 신중히 사용해야 합니다.
- 적응증: 약물 치료 실패, 각막천공, 심한 실질 괴사
- 핵심 팁: 감염 완전 조절 전 이식 시 재감염 위험 높음
- 이식 시기: 가능하면 감염 완치 후 6개월-1년 후 광학 목적 이식
- 술 후: 항아메바제 수주간 지속
예후/경과 (Prognosis)
- 조기 진단(방사신경염 단계): 예후 양호 — 약물 치료만으로 치유 가능
- 진행기(고리형 침윤 이후): 예후 불량 — 각막이식 필요 가능성 높음
- 진단 지연이 예후의 가장 중요한 결정 인자
- 공막 침범(sclerakeratitis): 매우 불량한 예후
- 전체 시력 예후: 조기 진단 시 70-80% 양호, 지연 진단 시 40-50%
시험 포인트 / Board Points
핵심 시험 출제 포인트
- 방사신경염(radial keratoneuritis) = AK의 가장 특징적 초기 소견
- 고리형 침윤(ring infiltrate) = AK의 가장 특징적 후기 소견
- 극심한 통증(소견 대비) = AK의 중요 임상 단서
- 위험인자: 콘택트렌즈 + 수돗물 세척/수영
- 진단: Non-nutrient agar + E. coli overlay, IVCM (이중벽 낭포)
- 치료: Biguanide(PHMB) + Diamidine(propamidine) 이중 치료
- HSV와의 감별: AK의 pseudodendrite는 말단 bulb 없음
- 낭포(cyst): 약물 저항성 → 장기 치료 필요 (3-6개월 이상)
Controversies / Recent Updates
- 스테로이드 역할: 여전히 논란, 항아메바 치료와 병용 시 제한적 역할 가능
- Miltefosine: 불응성 AK에 경구 보조제로 관심 증가
- IVCM 기반 치료 모니터링: 낭포 소실 확인으로 치료 종료 시점 결정
- 콘택트렌즈 관리 교육: 수돗물 노출 방지가 예방의 핵심
- 콘택트렌즈 착용자의 극심한 통증 + 항생제 무반응 → AK 의심
- IVCM + 각막찰과(non-nutrient agar) 시행
- PHMB 0.02% + Propamidine 0.1% 이중 치료
- 최소 3-6개월 치료, 조기 중단 금지
- 콘택트렌즈 수돗물 세척 금지 교육
참고문헌 (References)
- Dart JK, et al. Acanthamoeba keratitis: diagnosis and treatment update. Am J Ophthalmol. 2009;148(4):487-499.
- Maycock NJ, Jayaswal R. Update on Acanthamoeba Keratitis: Diagnosis, Treatment, and Outcomes. Cornea. 2016;35(5):713-720.
- Vaddavalli PK, et al. Role of confocal microscopy in the diagnosis of fungal and acanthamoeba keratitis. Ophthalmology. 2011;118(1):29-35.
- Carnt N, Stapleton F. Strategies for the prevention of contact lens-related Acanthamoeba keratitis: a review. Ophthalmic Physiol Opt. 2016;36(2):77-92.
- Lorenzo-Morales J, et al. An update on Acanthamoeba keratitis: diagnosis, pathogenesis and treatment. Parasite. 2015;22:10.