개요 (Overview)
나이관련황반변성(Age-Related Macular Degeneration, AMD)은 50세 이상 성인에서 비가역적 중심시력 상실의 가장 흔한 원인입니다. 황반부 Bruch막, 망막색소상피(RPE), 광수용체의 진행성 퇴행이 핵심 병태생리이며, 건성(dry/non-exudative)과 습성(wet/exudative)으로 나뉩니다.
건성 AMD는 전체의 약 85-90%를 차지하며 드루젠(drusen)과 RPE 변화로 시작하여 지도모양위축(geographic atrophy, GA)으로 진행합니다. 습성 AMD는 10-15%이지만 **AMD 관련 실명의 약 90%**를 차지하며, 맥락막신생혈관(CNV)에 의한 출혈/삼출이 특징입니다.
역학 (Epidemiology)
- 50세 이상 인구의 약 **8-10%**에서 발생
- 선진국에서 법적 실명의 1위 원인
- 유병률: 75세 이상에서 약 25-30%
- 위험인자: 고령, 흡연(가장 강력한 수정 가능 위험인자), 가족력, 백인, 여성, 비만, 심혈관질환
- 아시아인에서는 결절맥락막혈관병증(PCV) 비율이 높음 (습성 AMD의 22-55%)
흡연은 AMD 발생 위험을 2-4배 증가시키는 가장 강력한 수정 가능 위험인자입니다. AREDS2에서는 흡연자의 폐암 위험 때문에 beta-carotene을 lutein/zeaxanthin으로 대체했습니다.
원인/병태생리 (Pathophysiology)
AMD의 병태생리는 다인자적이며 다음의 기전이 관여합니다:
- 산화 스트레스: 높은 산소 소비, 광노출에 의한 활성산소종(ROS) 축적
- 보체계 이상활성화: CFH, CFB, C3 등 보체 관련 유전자 변이 → 만성 염증
- Bruch막 변화: lipid 침착, 비후 → RPE-맥락막모세혈관 간 물질 교환 장애
- RPE 기능 저하: 광수용체 외절 탐식/재활용 기능 감소 → 드루젠 형성
- 맥락막모세혈관 위축: 혈류 감소 → 허혈 → VEGF 분비 → CNV 형성 (습성 AMD)
AMD의 유전적 위험인자 중 CFH Y402H(보체인자H 변이)가 가장 강력하며, AMD 위험을 2-7배 증가시킵니다. 이는 보체 억제제 개발의 근거가 되었습니다.
분류 및 증상/징후 (Classification & Signs)
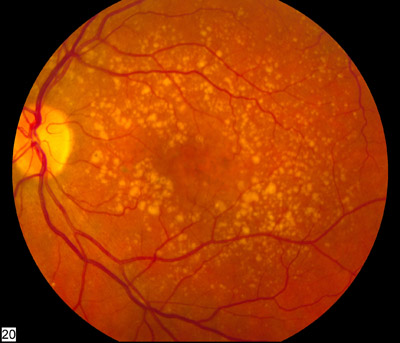
건성 AMD (Dry/Non-exudative AMD)
| 단계 | 소견 | 진행 위험 |
|---|---|---|
| Early AMD | 중간 크기 드루젠 (63-125μm), RPE 변화 없음 | 낮음 |
| Intermediate AMD | 큰 드루젠 (>125μm) 또는 RPE 변화 | 5년 내 진행 18% |
| Advanced dry AMD (GA) | RPE/광수용체 소실의 명확한 경계 영역 | 중심와 침범 시 시력 심각하게 저하 |
- 드루젠 (Drusen): RPE 하 노란색 침착물
- Hard drusen: 작고 경계 명확 — 정상 노화 소견
- Soft drusen: 크고 경계 불명확 — AMD 진행 위험 표지자
- Reticular pseudodrusen (subretinal drusenoid deposit): RPE 상부에 위치, GA 진행 위험 높음
습성 AMD (Wet/Exudative/Neovascular AMD)
맥락막신생혈관(CNV)의 위치에 따른 분류:
- Type 1 CNV (occult): RPE 하부 — 가장 흔함
- Type 2 CNV (classic): RPE 상부, 망막하 공간
- Type 3 (RAP, retinal angiomatous proliferation): 망막내 혈관에서 기원
증상 및 징후:
- 갑작스러운 변시증(metamorphopsia), 중심암점
- 망막하/내액, 출혈, 경성삼출물
- Pigment epithelial detachment (PED)
- 반흔화 시 disciform scar 형성
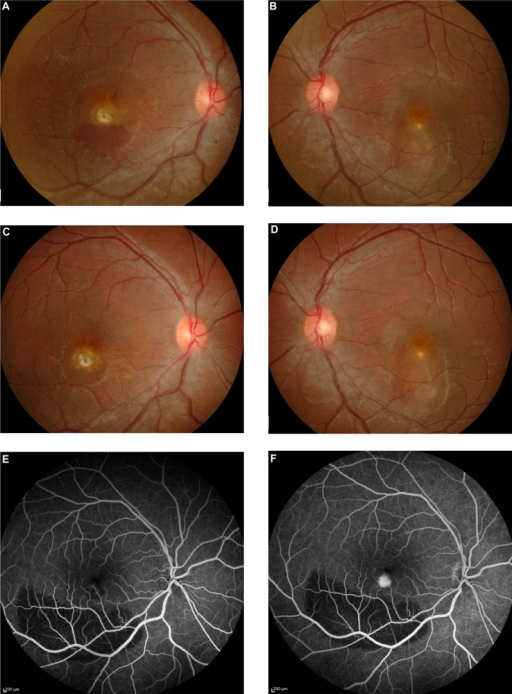
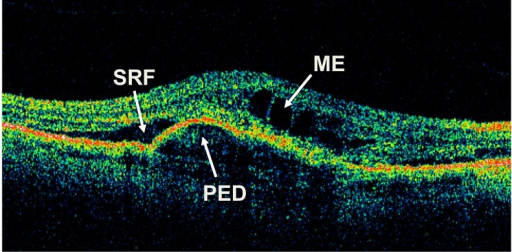
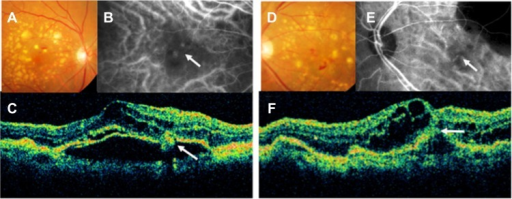
건성 AMD 환자에서 갑자기 변시증이 발생하면 습성 전환을 의심하고 즉시 OCT를 시행해야 합니다. 치료가 지연되면 비가역적 시력 손실이 발생합니다.
진단 (Diagnosis)
필수 검사
- 시력검사 (VA): BCVA 기록
- Amsler grid: 변시증 선별 및 자가 모니터링
- 산동 안저검사: 드루젠, RPE 변화, 출혈, 삼출, GA 확인
- OCT: 망막하/내액, PED, CNV activity 평가의 핵심 검사
추가 검사
- FAG: CNV 유형 분류 (classic/occult), 누출 확인
- ICG (Indocyanine Green Angiography): PCV 감별, occult CNV 평가에 FAG보다 우수
- FAF (Fundus Autofluorescence): GA 범위 및 진행 평가
- OCTA: 비침습적 CNV 검출 및 추적
아시아인 습성 AMD 환자에서는 반드시 ICG를 시행하여 PCV를 감별해야 합니다. PCV는 anti-VEGF 단독보다 PDT 병합이 더 효과적일 수 있습니다 (EVEREST II).
감별진단 (Differential Diagnosis)
결절맥락막혈관병증 (PCV)와의 감별
- 핵심 차이: ICG에서 polypoidal lesion 확인이 필수. 출혈성/장액성 PED가 특징적
- 감별 포인트: 아시아인에서 흔하며(습성 AMD의 22-55%), anti-VEGF + PDT 병합이 효과적
중심장액맥락망막병증 (CSC)와의 감별
- 핵심 차이: 젊은 남성(30-50대), 스트레스/스테로이드 관련
- 감별 포인트: FAG에서 ink-blot/smokestack 누출 패턴. 자연 호전 경향. CNV 없음(만성화 제외)
근시황반변성과의 감별
- 핵심 차이: 고도근시(-6D 이상), lacquer crack, 후포도종(posterior staphyloma)
- 감별 포인트: CNV가 작고 중심와에 가까우며, anti-VEGF 반응 양호
치료 (Treatment)
건성 AMD
AREDS2 보충제 (Intermediate AMD 이상):
- Vitamin C 500mg, Vitamin E 400IU, Lutein 10mg, Zeaxanthin 2mg, Zinc 80mg, Copper 2mg
- 진행성 AMD로의 전환 위험 약 25% 감소
지도모양위축 (GA):
- Pegcetacoplan (Syfovre): 보체 C3 억제, GA 성장 속도 감소 (FDA 2023)
- Avacincaptad pegol (Izervay): 보체 C5 억제 (FDA 2023)
습성 AMD
1차 치료: Anti-VEGF 유리체내주사
- Aflibercept (Eylea): 2mg q8w (유지), 8mg q12-16w
- Ranibizumab (Lucentis): 0.5mg q4w → T&E
- Bevacizumab (Avastin): 1.25mg (off-label)
- Faricimab (Vabysmo): q4w×4 → q8-16w
- Brolucizumab (Beovu): q12w 가능하나 안내염/혈관염 위험
보조 치료:
- PDT (Photodynamic Therapy): PCV에서 anti-VEGF 병합 시 유용
- 열레이저: 중심와 외 classic CNV (현재 드묾)
- 적응증: 두꺼운 망막하출혈이 중심와를 침범할 때
- 방법 1: Pneumatic displacement — tPA 50μg + SF6/C3F8 gas 주입, 엎드린 자세 유지
- 방법 2: PPV + subretinal tPA + gas/silicone oil
- 핵심 팁: 72시간 이내 시행이 예후에 중요 (철분 독성에 의한 광수용체 손상 방지)
- 합병증: 재출혈, RPE tear, 안내염
예후/경과 (Prognosis)
- 건성 AMD: 서서히 진행, 5년 내 약 18%에서 advanced AMD로 진행 (intermediate 기준)
- GA: 연간 평균 1.5-2.5mm² 확장, 중심와 침범 시 심각한 시력저하
- 습성 AMD: anti-VEGF 치료 시 약 30-40%에서 시력 개선, 90% 이상에서 시력 유지
- 치료 중단 시 재발 위험 높음 — 장기 추적 필수
- 한 눈에 습성 AMD 발생 시 반대안 5년 내 전환율 약 30-40%
시험 포인트 / Board Points
주요 시험 출제 포인트
-
AREDS2 공식 ⭐⭐⭐
- Lutein/Zeaxanthin이 beta-carotene 대체 (흡연자 폐암 위험)
- Intermediate AMD 이상에서 권고 (early AMD에서는 미권고)
-
CNV 분류 ⭐⭐⭐
- Type 1 (occult): RPE 하부, 가장 흔함
- Type 2 (classic): RPE 상부
- Type 3 (RAP): 망막내 기원
-
Anti-VEGF 치료 근거 ⭐⭐⭐
- ANCHOR: classic CNV에서 ranibizumab이 PDT보다 우월
- MARINA: occult CNV에서 ranibizumab이 sham보다 우월
- CATT: bevacizumab ≈ ranibizumab (비열등)
- VIEW: aflibercept q8w ≈ ranibizumab q4w
-
PCV 감별 ⭐⭐
- 아시아인 습성 AMD에서 ICG 필수
- EVEREST II: anti-VEGF + PDT 병합이 anti-VEGF 단독보다 우월
-
GA 치료의 새로운 패러다임 ⭐
- Pegcetacoplan, avacincaptad pegol — 보체 억제제
- GA 성장 속도 감소 (완전 정지는 아님)
Controversies / Recent Updates
- T&E vs PRN: T&E가 PRN보다 시력 결과 유사하면서 방문 횟수 예측 가능
- Treat-and-Observe: T&E에서도 장기 안정 시 관찰로 전환하는 전략 연구 중
- Brolucizumab 안전성: 안내염, 망막혈관염 보고로 사용 제한적
- Gene therapy: RGX-314 등 항VEGF 유전자 치료 임상시험 진행 중
- GA 치료: 보체 억제제의 시력 보존 효과에 대한 장기 데이터 필요
- AI 기반 진단: AMD 단계 분류 및 습성 전환 예측 AI 모델 개발 활발
- 50세 이상 정기 안과검진에서 AMD 선별
- Intermediate AMD 이상: AREDS2 보충제 권고
- 습성 AMD 확진 시: Anti-VEGF 가능한 빨리 시작
- 습성 AMD에서 T&E 또는 PRN으로 유지 치료
- 건성 AMD: 정기 추적 + Amsler grid 자가 모니터링
- 금연 강력 권고
참고문헌 (References)
- Age-Related Eye Disease Study 2 Research Group. Lutein + zeaxanthin and omega-3 fatty acids for age-related macular degeneration: the AREDS2 randomized clinical trial. JAMA. 2013;309(19):2005-2015.
- Martin DF, Maguire MG, et al. Ranibizumab and bevacizumab for neovascular age-related macular degeneration (CATT). N Engl J Med. 2011;364:1897-1908.
- Rosenfeld PJ, Brown DM, et al. Ranibizumab for neovascular age-related macular degeneration (MARINA). N Engl J Med. 2006;355:1419-1431.
- Koh A, Lai TYY, et al. Efficacy and safety of ranibizumab with or without verteporfin PDT for polypoidal choroidal vasculopathy (EVEREST II). JAMA Ophthalmol. 2017;135(11):1206-1213.
- Liao DS, Grossi FV, et al. Complement C3 inhibitor pegcetacoplan for geographic atrophy secondary to AMD (OAKS and DERBY). Lancet. 2023;402(10411):1434-1448.
- American Academy of Ophthalmology. Preferred Practice Pattern: Age-Related Macular Degeneration. AAO, 2023.